Sedef hastalığı (psoriasis), bağışıklık sisteminin normalden farklı çalışması sonucu cilt hücrelerinin hızla çoğalmasına neden olan kronik ve tekrarlayıcı bir deri hastalığıdır. Bu hızlı hücre yenilenmesi, cilt yüzeyinde biriken hücrelerin kırmızı, kabarık ve üzeri gümüş renkli pullarla kaplı plaklar oluşturmasına yol açar. Zaman zaman alevlenmelerle seyreden bu hastalıkta belirtiler haftalar ya da aylar boyunca artış gösterebilir, ardından hafifleyerek iyilik dönemine girebilir.
Sedef hastalığının ortaya çıkmasında genetik yatkınlık, bağışıklık sistemi düzensizlikleri ve çevresel tetikleyiciler birlikte rol oynar. Stres, enfeksiyonlar, bazı ilaçlar ve cilt travmaları hastalığın başlamasına veya şiddetlenmesine neden olabilir.
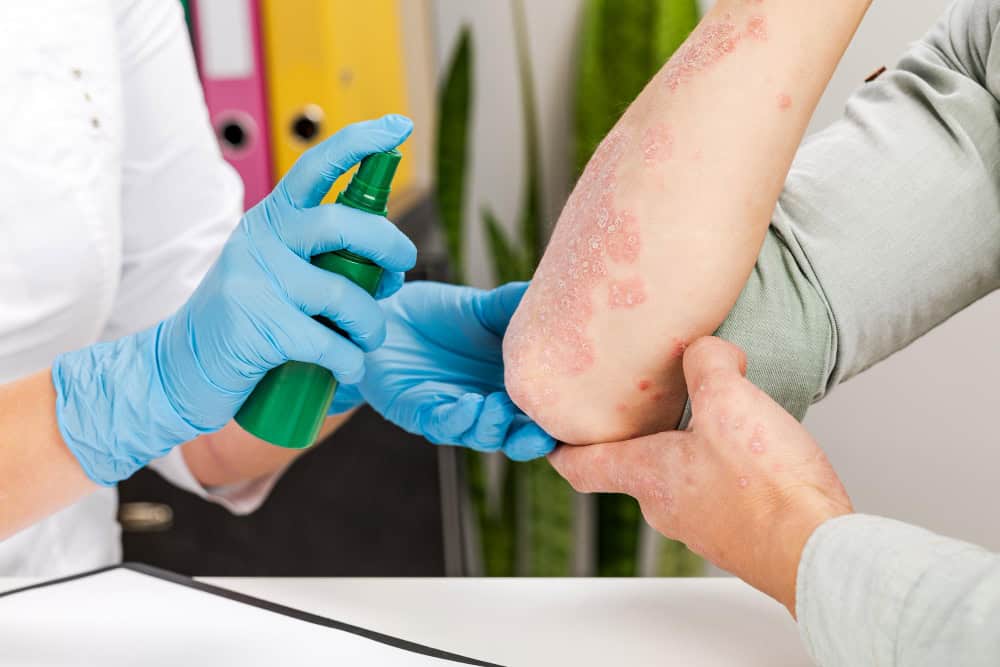
Sedef hastalığı, bağışıklık sisteminin cilt hücrelerine karşı hatalı bir yanıt oluşturması sonucu gelişen, kronik ve otoimmün bir deri hastalığıdır. Normal koşullarda cilt hücreleri belirli bir süre içinde yenilenip dökülürken, sedef hastalığında bu süreç belirgin şekilde hızlanır. Bu lezyonlar en sık dizler, dirsekler, saçlı deri ve bel bölgesinde görülse de vücudun farklı alanlarında da ortaya çıkabilir.
Hastalık her yaşta görülebilmekle birlikte en sık 20-30 ve 50-60 yaş aralıklarında başlar. Sedef hastalığı yalnızca cildi etkileyen bir durum değildir. Bazı hastalarda tırnak değişiklikleri ve eklem tutulumu (psoriatik artrit) gibi ek bulgular da gelişebilir. Ayrıca metabolik hastalıklarla birlikte görülme ihtimali nedeniyle, sedef hastalığı sadece dermatolojik değil, bütüncül bir yaklaşımla değerlendirilmesi gereken bir sağlık sorunudur.
Sedef hastalığının belirtileri kişiden kişiye değişiklik gösterebilir. Hastalığın tipi, şiddeti ve yaygınlığına bağlı olarak farklı klinik tablolar ortaya çıkabilir. Ancak en sık görülen belirtiler şunlardır:
Bu belirtiler genellikle dirsekler, dizler, saçlı deri ve bel-sırt bölgesinde yoğunlaşsa da avuç içleri, ayak tabanları ve tırnaklar gibi farklı bölgelerde de ortaya çıkabilir. Bazı hastalarda lezyonlar sınırlı bir alanda kalırken, bazı kişilerde daha geniş alanlara yayılabilir. Kaşıntı ve cilt kuruluğu özellikle geceleri artarak yaşam kalitesini olumsuz etkileyebilir; ilerleyen durumlarda çatlaklar ağrılı hale gelebilir ve kanama görülebilir.
Hastalığın sadece ciltle sınırlı kalmadığı durumlar da vardır. Bazı bireylerde eklem tutulumu gelişebilir ve bu tablo psoriatik artrit olarak adlandırılır. Bu durumda eklemlerde ağrı, şişlik, hassasiyet ve özellikle sabah saatlerinde belirgin olan tutukluk hissi ortaya çıkabilir. Erken fark edilmediğinde eklem hasarına yol açabileceği için, bu tür belirtilerin varlığında mutlaka uzman değerlendirmesi gereklidir.
Sedef hastalığı, benzer belirtiler gösteren bazı deri hastalıklarıyla karıştırılabilir. Aşağıdaki karşılaştırma tablosu, bu hastalıklar arasındaki temel farkları daha kolay ayırt etmenize yardımcı olur. Bu sayede hangi durumlarda bir dermatoloji uzmanına başvurmanız gerektiğini daha iyi anlayabilirsiniz. Ancak kesin tanı için mutlaka uzman değerlendirmesi gerektiği unutulmamalıdır.
| Hastalık | Belirgin Özellik | Görünüm | Ayırt Edici Nokta |
|---|---|---|---|
| Sedef Hastalığı | Kronik, otoimmün | Kırmızı zemin üzerinde gümüş renkli pullu plaklar | Kalın, keskin sınırlı plaklar ve yoğun pullanma |
| Seboreik Dermatit | Yağlı cilt bölgelerinde görülür | Sarımsı, yağlı kepeklenme | Saçlı deri ve yüz bölgesinde daha yağlı görünüm |
| Egzama (Atopik Dermatit) | Alerjik/duyarlılık temelli | Kuru, kızarık, kaşıntılı alanlar | Kaşıntı daha baskın, sınırlar daha belirsiz |
| Mantar Enfeksiyonu | Enfeksiyon kaynaklı | Halka şeklinde kızarıklık | Orta kısmı daha açık, kenarları belirgin |
| Liken Planus | İltihaplı cilt hastalığı | Morumsu, parlak lezyonlar | Renk farklılığı ve düz yüzeyli lezyonlar |
| Gül Hastalığı | Geçici döküntü | Pembe, ince pullu döküntüler | Genellikle kendiliğinden geriler |
Sedef hastalığı bulaşıcı değildir. Kişiden kişiye temasla, ortak eşya kullanımıyla veya solunum yoluyla geçmez. Bu hastalık bir enfeksiyon değil, bağışıklık sistemine bağlı gelişen bir durumdur. Dolayısıyla sedef hastalarıyla sosyal temas kurmak tamamen güvenlidir. Bu konuda toplumda oluşan yanlış inanışlar, hastaların sosyal yaşamını olumsuz etkileyebilmektedir.
Sedef hastalığı olan bireylerin kullandığı eşyalar, bulunduğu ortamlar ya da cilt teması hiçbir şekilde hastalığın yayılmasına neden olmaz. Bu nedenle hastaların dışlanması veya temastan kaçınılması gibi davranışlar bilimsel bir temele dayanmaz. Aksine, sosyal destek ve anlayış, hastalığın psikolojik etkilerinin azaltılmasında önemli bir rol oynar. Toplumda doğru bilincin oluşması, hem hastaların yaşam kalitesini artırır hem de gereksiz önyargıların önüne geçilmesini sağlar.
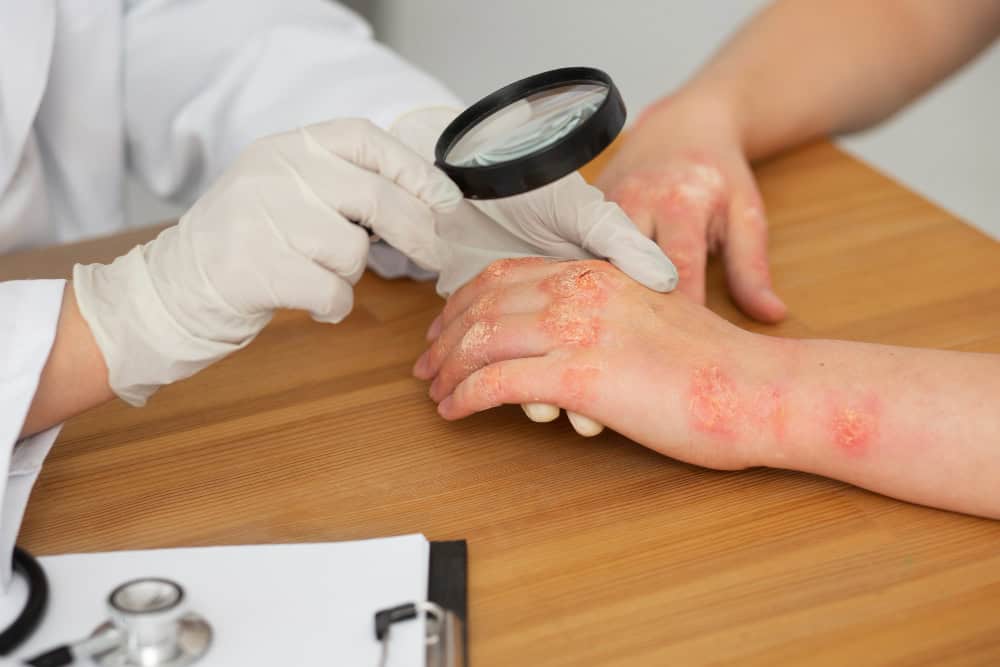
Sedef hastalığının kesin nedeni tam olarak bilinmemekle birlikte, hastalığın ortaya çıkışında birden fazla faktörün birlikte rol oynadığı kabul edilmektedir. Özellikle bağışıklık sistemi, genetik yatkınlık ve çevresel etkenler arasındaki etkileşim, hastalığın gelişiminde belirleyici olmaktadır. Bu nedenle sedef hastalığı, tek bir nedene bağlı değil; çok yönlü bir mekanizmanın sonucunda ortaya çıkan kompleks bir hastalık olarak değerlendirilir.
Sedef hastalığı bir otoimmün hastalıktır. Normalde vücudu enfeksiyonlara karşı koruyan bağışıklık sistemi, bu hastalıkta sağlıklı cilt hücrelerini hedef alır. Bu hatalı yanıt sonucunda cilt hücrelerinin üretim süreci hızlanır ve hücreler henüz olgunlaşmadan cilt yüzeyinde birikmeye başlar. Bu durum da sedef hastalığına özgü kızarıklık, kalınlaşma ve pullanma gibi belirtilerin oluşmasına yol açar.
Aile öyküsü, sedef hastalığı açısından önemli bir risk faktörüdür. Ailesinde sedef hastalığı bulunan bireylerde hastalığın görülme olasılığı daha yüksektir. Ancak genetik yatkınlık tek başına hastalığın ortaya çıkması için yeterli değildir. Yani genetik olarak risk taşıyan herkes sedef hastası olmaz. Genellikle bu yatkınlık, diğer tetikleyici faktörlerle birleştiğinde hastalık ortaya çıkar.
Çevresel ve yaşam tarzına bağlı etkenler, sedef hastalığının başlamasında veya alevlenmesinde önemli rol oynar. Stres, enfeksiyonlar, cilt travmaları (kesik, yanık, tahriş), bazı ilaçlar, sigara ve alkol kullanımı gibi faktörler hastalığı tetikleyebilir veya mevcut belirtileri şiddetlendirebilir. Ayrıca soğuk ve kuru hava koşulları da cildin kurumasına neden olarak semptomların artmasına zemin hazırlayabilir.
Tüm bu faktörlerin bir araya gelmesiyle birlikte bağışıklık sistemi dengesinin bozulması, cilt hücrelerinin kontrolsüz şekilde çoğalmasına neden olur ve sedef hastalığı gelişir. Bu nedenle hastalığın yönetiminde yalnızca tedavi değil, aynı zamanda tetikleyici faktörlerin fark edilmesi ve kontrol altına alınması da büyük önem taşır.
Sedef hastalığı, kronik bir rahatsızlık olmasına rağmen çoğu zaman belirli tetikleyicilerin etkisiyle alevlenir ve şiddeti artar. Bu nedenle hastalığın kontrol altına alınmasında yalnızca tıbbi tedavi değil, aynı zamanda bu tetikleyici faktörlerin bilinmesi ve yönetilmesi büyük önem taşır. Her bireyde tetikleyiciler farklı olabileceğinden, kişinin kendi vücudunu gözlemlemesi ve hangi durumların belirtileri artırdığını fark etmesi, hastalığın seyrini olumlu yönde etkileyebilir.
En sık karşılaşılan tetikleyiciler arasında yoğun stres, enfeksiyonlar ve cilt travmaları yer alır. Özellikle üst solunum yolu enfeksiyonları ve boğaz enfeksiyonları hastalığın aniden ortaya çıkmasına veya mevcut lezyonların artmasına neden olabilir. Ciltte oluşan kesik, yanık ya da tahriş gibi durumlar ise hasarlı bölgede yeni sedef lezyonlarının gelişmesine yol açabilir. Bunun yanında bazı ilaçlar ve hormonal değişiklikler de hastalığın seyrini etkileyebilen faktörler arasında yer alır.
Yaşam tarzı da sedef hastalığı üzerinde doğrudan etkilidir. Sigara ve alkol kullanımı, fazla kilo ve sağlıksız beslenme alışkanlıkları vücutta iltihaplanmayı artırarak belirtilerin şiddetlenmesine neden olabilir. Ayrıca soğuk ve kuru hava koşulları cildin kurumasına yol açarak semptomların daha belirgin hale gelmesine zemin hazırlar. Bu nedenle dengeli beslenme, düzenli cilt bakımı ve stres yönetimi gibi alışkanlıklar, hastalığın daha iyi kontrol edilmesine katkı sağlar.
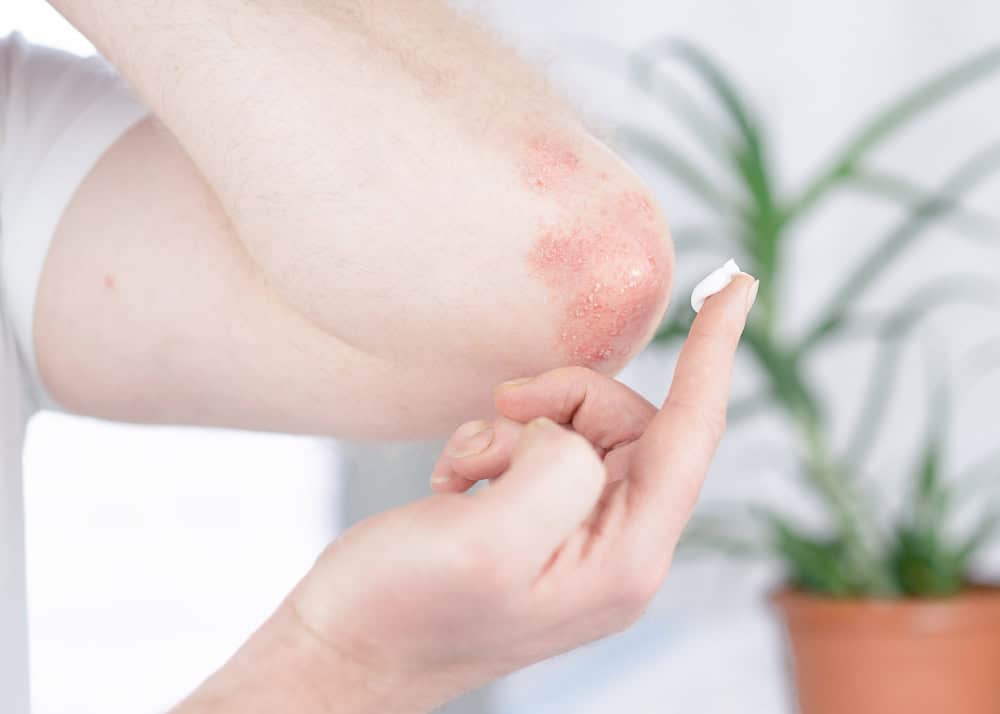
Sedef hastalığı tek tip bir klinik tabloyla sınırlı değildir; farklı belirtiler, yerleşim bölgeleri ve şiddet düzeyleriyle ortaya çıkabilen çeşitli alt türleri vardır. Bu çeşitlerin doğru şekilde ayırt edilmesi, hem hastalığın seyrini anlamak hem de uygun tedavi planını belirlemek açısından büyük önem taşır. Bazı türler yalnızca cildi etkilerken, bazıları tırnakları ve eklemleri de kapsayarak daha geniş bir tabloya neden olabilir.
Plak Tipi Psoriasis (Psoriasis Vulgaris): En sık görülen sedef hastalığı türüdür. Genellikle dizler, dirsekler, saçlı deri ve bel bölgesinde ortaya çıkan, sınırları belirgin, kırmızı zemin üzerinde gümüş renkli pullarla kaplı plaklar şeklinde görülür. Kaşıntı ve kuruluk bu tipte sık karşılaşılan şikayetlerdir.
Guttat Psoriasis: Daha çok çocuklarda ve genç yetişkinlerde görülen bu tür, küçük, damla şeklinde kırmızı lezyonlarla karakterizedir. Çoğunlukla boğaz enfeksiyonu gibi bakteriyel enfeksiyonların ardından ortaya çıkar ve bazı vakalarda kendiliğinden gerileyebilir.
İnvers (Ters) Psoriasis: Koltuk altı, kasık, meme altı gibi cilt kıvrımlarında ortaya çıkar. Diğer türlerden farklı olarak pullanma daha azdır; lezyonlar genellikle parlak, kırmızı ve pürüzsüz bir görünüme sahiptir. Nemli bölgelerde görüldüğü için tahrişe ve hassasiyete daha yatkındır.
Püstüler Psoriasis: Cilt üzerinde içi irin dolu kabarcıkların (püstül) oluşmasıyla karakterizedir. Lokal olarak avuç içi ve ayak tabanlarında görülebileceği gibi, nadiren tüm vücuda yayılabilir. Daha ciddi bir tablo oluşturabileceğinden dikkatli takip gerektirir.
Eritrodermik Psoriasis: Sedef hastalığının en ağır ve nadir görülen formudur. Cildin büyük bir bölümünü etkileyen yaygın kızarıklık, şiddetli pullanma ve soyulma ile seyreder. Vücut ısısı dengesi ve sıvı kaybı gibi hayati riskler oluşturabileceği için acil tıbbi müdahale gerektirir.
Tırnak Psoriasisi: Tırnaklarda çukurlaşma, kalınlaşma, renk değişikliği ve tırnağın yatağından ayrılması gibi belirtilerle kendini gösterir. Bazen cilt bulguları olmadan da görülebilir ve estetik kaygıların yanı sıra fonksiyonel sorunlara yol açabilir.
Psoriatik Artrit: Sedef hastalığının eklemleri etkileyen formudur. Eklemlerde ağrı, şişlik, sertlik ve hareket kısıtlılığı ile seyreder. Özellikle sabah saatlerinde belirgin olan tutukluk hissi dikkat çekicidir. Erken dönemde tedavi edilmediğinde kalıcı eklem hasarına neden olabilir.
Bu farklı türler, hastalığın kişiden kişiye değişen yapısını ortaya koyar. Bu nedenle sedef hastalığında doğru tanı ve kişiye özel tedavi planı oluşturulması büyük önem taşır.
Sedef hastalığı tanısı çoğu zaman dermatoloji uzmanı tarafından yapılan detaylı fizik muayene ile konulur. Ciltte görülen kırmızı, kabarık ve gümüş renkli pullarla kaplı tipik lezyonlar tanı koymada genellikle yeterlidir. Hastanın şikayetleri, hastalığın ne zamandır devam ettiği ve aile öyküsü de değerlendirme sürecinde önemli rol oynar.
Ancak bazı durumlarda tanıyı netleştirmek veya benzer cilt hastalıklarından ayırt etmek için ek incelemelere ihtiyaç duyulabilir. Bu kapsamda cilt biyopsisi yapılabilir. Eğer hastada eklem ağrısı, şişlik veya tutukluk gibi bulgular varsa, psoriatik artrit açısından değerlendirme yapılır ve gerekli görüldüğünde görüntüleme yöntemlerine başvurulabilir. Erken ve doğru tanı, hastalığın kontrol altına alınması ve olası komplikasyonların önlenmesi açısından büyük önem taşır.
Sedef hastalığının kesin bir tedavisi bulunmamakla birlikte, günümüzde uygulanan tedavi yöntemleri sayesinde belirtiler büyük ölçüde kontrol altına alınabilir. Tedavinin amacı; ciltteki lezyonları azaltmak, alevlenmeleri önlemek ve hastanın yaşam kalitesini artırmaktır. Bu süreçte tedavi planı; hastalığın şiddetine, yaygınlığına, hastanın yaşına ve eşlik eden sağlık durumlarına göre kişiye özel olarak belirlenir.
Hafif ve sınırlı sedef hastalığında genellikle ilk tercih edilen yöntemdir. Bu tedaviler doğrudan cilde uygulanır ve belirtilerin kontrol altına alınmasına yardımcı olur. Kortizon içeren kremler iltihabı azaltırken, D vitamini türevleri cilt hücrelerinin çoğalmasını yavaşlatır. Nemlendiriciler cilt bariyerini güçlendirir ve kuruluğu azaltır. Salisilik asit içeren ürünler ise pullanmanın giderilmesine katkı sağlar.
Topikal tedavilere yeterli yanıt alınamadığında veya hastalık daha yaygın olduğunda fototerapi uygulanabilir. Bu yöntemde, kontrollü ultraviyole (UV) ışınları kullanılarak cilt hücrelerinin aşırı çoğalması yavaşlatılır. Düzenli seanslar halinde uygulanan bu tedavi, birçok hastada belirgin iyileşme sağlayabilir.
Orta ve ağır şiddetteki sedef hastalığında, ağızdan veya enjeksiyon yoluyla alınan sistemik ilaçlar tercih edilir. Metotreksat, siklosporin ve asitretin gibi ilaçlar bağışıklık sistemini etkileyerek hastalığın kontrol altına alınmasına yardımcı olur. Bu tedaviler genellikle daha yaygın tutulumlarda ve diğer yöntemlerin yetersiz kaldığı durumlarda kullanılır.
Son yıllarda geliştirilen biyolojik tedaviler, bağışıklık sisteminin belirli mekanizmalarını hedef alarak daha seçici bir etki gösterir. Özellikle dirençli ve ileri düzey sedef hastalığında etkili sonuçlar sağlayabilir. Enjeksiyon şeklinde uygulanan bu tedaviler, uzman hekim kontrolünde planlanır ve düzenli takip gerektirir.
Tedavi sürecinde düzenli doktor kontrolleri, tedaviye uyum ve yaşam tarzı değişiklikleri büyük önem taşır. Cilt bakımına özen göstermek, tetikleyici faktörlerden kaçınmak ve sağlıklı yaşam alışkanlıkları edinmek, tedavinin etkinliğini artıran önemli unsurlar arasında yer alır.

Sedef hastalığında tıbbi tedavi kadar günlük yaşam alışkanlıkları da büyük önem taşır. Doğru yaşam tarzı değişiklikleri, alevlenmelerin sıklığını azaltmaya ve mevcut belirtilerin daha hafif seyretmesine yardımcı olabilir. Özellikle cildin düzenli olarak nemlendirilmesi, kuruluğun ve pullanmanın önüne geçerek kaşıntıyı azaltır. Bunun yanında stres yönetimi de kritik bir rol oynar; çünkü stres, hastalığın en yaygın tetikleyicilerinden biridir. Düzenli uyku, bağışıklık sisteminin dengelenmesine katkı sağlarken genel iyilik halini de destekler.
Sağlıklı ve dengeli beslenme, düzenli egzersiz ve sigara ile alkolün bırakılması da hastalığın kontrol altına alınmasında önemli destekleyici faktörlerdir. Tüm bunlara ek olarak, dermatoloji uzmanı tarafından belirlenen tedavi planına düzenli şekilde uyum sağlamak, sedef hastalığının yönetiminde en temel ve en etkili adımdır.
Beslenme, sedef hastalığında doğrudan tedavi edici olmasa da vücuttaki iltihaplanma düzeyini etkileyerek semptomların şiddetini artırabilir. Bu nedenle bazı gıdaların sınırlandırılması veya mümkünse tüketilmemesi önerilir. Özellikle işlenmiş ve katkı maddesi içeren besinler, hastalığın alevlenmesine zemin hazırlayabilir. Kaçınılması veya sınırlandırılması önerilen gıdalar şunlardır:
Bununla birlikte bazı bireylerde gluten içeren besinler de semptomları kötüleştirebilir. Bu nedenle kişisel tetikleyicilerin belirlenmesi önemlidir. Genel olarak omega-3 açısından zengin balıklar, taze sebze ve meyveler, tam tahıllar ve bol su tüketimi önerilir. En doğru beslenme planı için diyetisyen desteği almak, hastalığın daha etkili şekilde yönetilmesine yardımcı olabilir.
Sedef hastalığı kronik ve dalgalı bir seyir gösterir. Hastalık genellikle alevlenme ve iyileşme (remisyon) dönemleriyle ilerler. Alevlenme dönemlerinde ciltteki lezyonlar belirgin hale gelirken, remisyon dönemlerinde belirtiler hafifleyebilir veya tamamen kaybolabilir. Bu süreç kişiden kişiye farklılık gösterir; bazı hastalarda uzun süre sakin seyreden bir tablo görülürken, bazı kişilerde daha sık ve yoğun ataklar yaşanabilir.
Hastalığın seyri; genetik yatkınlık, yaşam tarzı, stres düzeyi ve uygulanan tedaviye uyum gibi birçok faktöre bağlı olarak değişir. Özellikle düzenli tedavi, tetikleyici faktörlerden kaçınma ve sağlıklı yaşam alışkanlıkları edinme, hastalığın kontrol altında tutulmasında belirleyici rol oynar. Sedef hastalığı tamamen ortadan kaldırılabilen bir rahatsızlık olmasa da doğru yaklaşımla uzun süre semptomsuz bir yaşam mümkün olabilir.
Bu nedenle ciltte uzun süre geçmeyen döküntüler, kaşıntı veya pullanma gibi belirtiler fark edildiğinde gecikmeden bir dermatoloji uzmanına başvurmak büyük önem taşır. Erken tanı ve doğru tedavi planı, hem hastalığın ilerlemesini önler hem de yaşam kalitesini belirgin şekilde artırır.
Bu sayfadaki içerikler yalnızca bilgilendirme amaçlıdır. Tanı ve tedavi için alanında uzman bir hekime başvurmanız önerilir.
İletişime geçinSedef hastalığının kesin bir tedavisi yoktur. Ancak uygun tedavi ve yaşam tarzı düzenlemeleri ile belirtiler kontrol altına alınabilir ve uzun süreli iyilik hali sağlanabilir.
Evet, sedef hastalığında kaşıntı oldukça yaygın bir belirtidir. Kaşıntı bazen hafif seyrederken, bazı hastalarda yoğun olabilir ve yaşam kalitesini olumsuz etkileyebilir.
Sedef hastalığı her yaşta ortaya çıkabilir. En sık başlangıç dönemleri genç yetişkinlik ve orta yaş aralığıdır.
Evet, stres hastalığın en önemli tetikleyicilerinden biridir. Yoğun stres dönemlerinde alevlenmeler görülebilir.
Sedef hastalığı doğrudan kansere dönüşmez. Ancak bağışıklık sistemiyle ilişkili olduğu için düzenli takip önemlidir.
Kontrollü ve ölçülü güneşlenme bazı hastalarda faydalı olabilir. Ancak aşırı güneşe maruz kalmak hastalığı kötüleştirebilir.
En sık cildi etkiler. Bazı hastalarda tırnaklar ve eklemler de etkilenebilir (psoriatik artrit).
Doğal yöntemler tek başına tedavi sağlamaz, ancak nemlendirme, sağlıklı beslenme ve stres kontrolü destekleyici olabilir.
Evet, kronik bir hastalık olduğu için dönem dönem alevlenmeler ve iyileşme süreçleri görülebilir.
Web sitemizde kullanıcı deneyimini geliştirmek için, çerezler kullanılmaktadır. Detaylı bilgi için Çerez Politikamızı inceleyebilirsiniz.